過去在台灣,當一個人因重病陷入昏迷或失去意識時,是否要「繼續急救」或「拔管放手」,往往成為家人之間最沉重的抉擇。而對醫師來說,救人是天職,基於醫療倫理,必須尊重家屬的決定;
雖然現在的醫療技術進步,讓生命能被機器延長。但當我們意識模糊、生命僅靠機器強行維持心跳時,究竟是延續生命,還是延長痛苦?
每個人對於生命存在的意義見解不同,而預立醫療自主的目的,就是讓我們能在意識清醒的時候,可以透過經由「預立醫療照護諮商」事先立下書面之「預立醫療決定」,選擇接受或拒絕透過人工或儀器介入來維繫生命。

(一) 什麼是「醫療自主」?
經過多年的社會討論與倫理辯論,
台灣在2016年通過了《病人自主權利法》,並於2019年正式上路,
成為亞洲第一個以法律保障「病人自主決定醫療」權利的國家。
「醫療自主」指的是個人有權利在清醒、理智的狀態下,事先表達自己在重病或失去意識時,是否願意接受延長生命的醫療處置。
依據《病人自主權利法》,每個人都可以透過「預立醫療諮商(ACP)」和「預立醫療決定(AD)」兩個步驟,與家人、醫師、護理師及社工一起討論,簽署屬於自己的醫療決定文件。
這份文件會在你無法表達意願時發揮效力,讓醫療團隊依照你的選擇執行 —不再只是由家人承受艱難抉擇的壓力,而是尊重你曾清楚留下的心願。
二、為什麼要提前做決定?
「醫療自主」的誕生,就是為了讓每個人都能在意識清楚時,預先決定自己生命最後的樣貌。
當我們願意提前表達想法時,我們可以 —
- 讓家人在面對困難決定時,少一份焦慮與罪惡感
- 讓自己能以清楚、平靜的方式迎接生命的最後
- 也讓醫療資源能更有效運用,避免不必要的痛苦與延命治
在現實中,家人往往出於愛與責任,選擇「不放手」,
竭盡心力以各種方式延續生命 —
但這樣的延續,真的是當事人所希望的嗎?
[故事一] : 還記得王曉民的故事嗎?
她曾是中山女高的儀隊隊長,在十七歲那年與同學出遊時,不幸被計程車從後方撞上,頭部重創。自此成為植物人,臥床長達四十七年,完全依賴他人照護。
家人多年來承受沉重的身心壓力,傾盡家產,全力救治,不忍放手 —
卻也始終無法得知:她是否仍有意識?是否還想繼續這樣活著?
[故事二] : 作家瓊瑤也曾面臨過相似的困境。
當丈夫重度失智、臥床多年時,她不忍看見他被迫以鼻胃管灌食維持生命,只希望他能有尊嚴地離開。但繼子女認為父親並未病危,只是失智,堅持要插管餵食,成為家庭衝突的導火線。
當事人已陷入昏迷,無法自行表達意願——
沒有人知道,他真正想要的是繼續被救治,還是自然放手。
那場風波,讓社會開始思考:
當醫療能延長生命,卻無法維持尊嚴時,我們真正想留下的,是生命的長度,還是生命的尊嚴?
三、醫療自主能決定什麼?
當生命走到末期,我們常被迫在「繼續治療」與「放手讓自然接管」之間掙扎。
而醫療自主的核心價值,正是讓每個人能在意識清楚時,提前選擇自己想要、或不想要的醫療與照護方式。
五種可適用的臨床情境
依據《病人自主權利法》,當生命進入以下五種情境時,預立的醫療決定就會生效:
- 末期病人(病情無法治癒,醫療僅能延長生命)
- 不可逆轉的昏迷(長期無法恢復意識)
- 永久植物人狀態
- 重度失智或失能(喪失自理能力,無法清楚表達意願)
- 其他經主管機關公告的特定疾病
在這些情況下,你可以預先決定 — 是否要接受以下兩大類的醫療處置:
| 臨床情境 | 可選擇的醫療措施 |
|---|---|
| 末期病人 |
維持生命治療 維持讓你生命延長的各種設施, 設備及藥物 ‧ 心肺復甦術(CPR) ‧ 機械式維生系統(插管、葉克膜、洗肝機等) ‧ 輸血與血液製品(血漿、血小板) ‧ 特殊醫療(洗腎、化療、標靶治療等) ‧ 重度感染的抗生素使用 人工營養與流體餵養 幫助身體持續獲得所需的營養與水分,讓生命得以延續。 ‧ 鼻胃管灌食 ‧ 靜脈注射營養液 ‧ 胃造口灌食 |
| 不可逆轉的昏迷 | |
| 永久植物人狀態 | |
| 重度失智或失能 | |
| 其他主管機關公告疾病 |
這些措施看似「延續生命」,但對於身體機能已極度衰退的人來說,有時也意味著延長痛苦與依賴的時間。
四、如何開始?
(1) 預約「預立醫療諮商(ACP)」
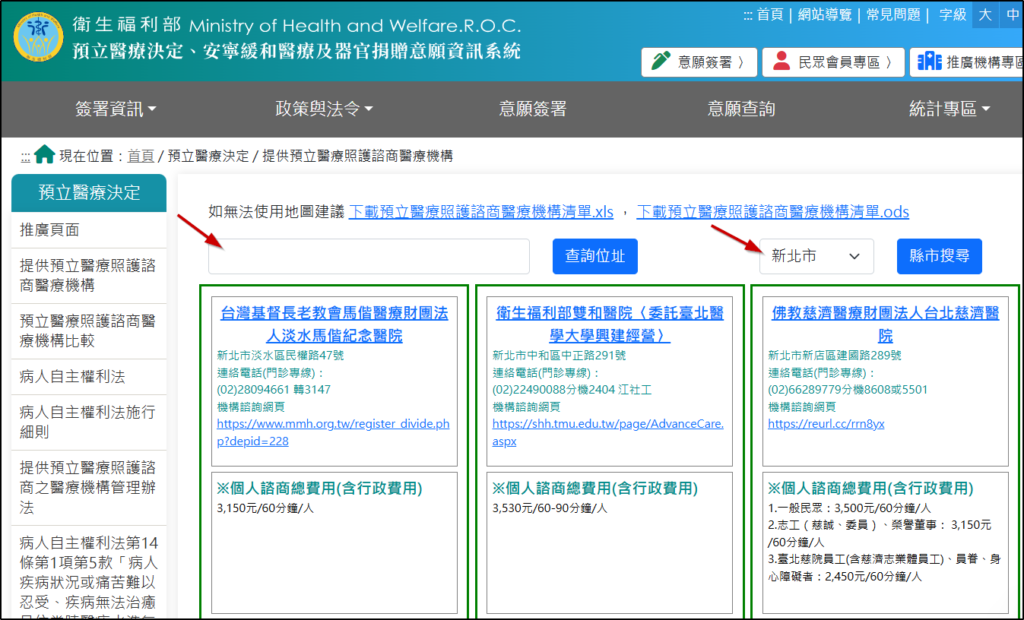
首先,你可以至福部官網查詢有提供預立醫療照護諮商的醫療機構各大醫療院所、衛生局或指定機構。參考下圖,選擇居住的縣市或是直接輸入地址,就可以看到在該地區提供預立醫療諮商的醫療院所列表。
每間醫療院所所提供的預立醫療諮商的門診時間不同,多數是在平日上班時間,建議可以先確認自己與同行家人的時間,再打電話或透過醫療院所的網站進行預約。
這份預立醫療決定是具有法律效益的, 因此, 除了本人必須親自參加之外, 還需要二等親內親屬陪同, 以證明這份文件是在當事人是自願且在意識清醒之下所簽署的.
[法定參與人員]
- 需意願人本人 (成年人,並具完全行為能力者) 親自參加。
- 二等親內親屬 (至少一人)
- 醫療委任代理人 (若有指定)
(2) 諮商過程 – 對生命價值的溝通
諮商室是一個安靜、舒服的空間,在現場會有醫師、護理師、社工或心理師組成的專業團隊,以簡單易懂的方式,親切地說明預定醫療決定的內容、情境、不同醫療處置的意義與可能結果。
諮商過程通常需要約 1.5 ~ 2 小時,這段時間,你能充分表達自己的想法,也讓家人理解你的選擇背後的原因與價值。你也可以主動分享認為生命的延續才具有意義?或是您最希望在最後時刻得到的尊嚴與舒適為何?社工人員也會引導你說出自己的想法,以確保同行的家人理解。這樣的對話能在未來關鍵時刻,都能讓你的家人和醫療團隊更清楚本人的意願。
(3) 簽署「預立醫療決定(AD)」文件
完成諮商後,若你已充分了解並確認自己的選擇,可正式簽署「預立醫療決定」。
這份文件需經以下程序完成:
- 由醫療院所審核與見證
- 經公證人或兩位見證人 (例如隨行的家人) 見證簽署
- 由醫療機構登錄健保系統,將你的決定註記於健保卡晶片中
未來若進入符合條件的臨床情境時(例如末期、昏迷或植物人狀態),醫療團隊就能依據你當時簽署的決定執行,讓你的選擇被尊重,不需再讓家人承受艱難的取捨。
你可以隨時修改或撤回這份決定。建議與家人共同參與諮商,避免未來因誤解而產生矛盾。
若你想了解各縣市可諮商的院所名單,可上官方網站查詢:病人自主權立法資訊網
結語:將生命的最後一哩路,託付給值得信任的愛
回顧這趟預立醫療諮商(ACP)的旅程,我深感慶幸我們生活在台灣。台灣在醫療自主權的推動上走在世界前端,是極少數能如此溫柔地守護人民生命末期尊嚴的國家。這份對個人意願的尊重,讓「善終」不再只是願望,而是制度保障。
親自帶著兩個孩子參與諮商後,我最深刻的體悟是那份無可取代的「信任感」。醫療團隊的專業、細心與耐心,讓我感受到這不只是一份協定的簽署,更像是我將未來那個虛弱地臥病在床的自己,交付給了一個強大且專業的醫療體系。尤其,當社工人員交還給我健保卡,告訴我資料已經上傳到衛福部網站的那一刻,我知道無論未來身處何地,我的意願都將被整個體系承接與守護。
更讓我感到窩心的是「家人陪同」的安排。在那樣專業且親切的氛圍下,孩子們得以提前認識生老病死的課題,這對我而言更像是一種生命的傳承。除了感謝,還是感謝!
你或許也想看這些.....

降低失智症的風險 – 7個熟齡健康建議守護你的大腦
研究指出:透過健康的生活方式,可以有效降低失智症風險。

讓每一份浪愛精準抵達:選擇透明合法的貓狗勸募平台
在台灣,有許多默默照顧流浪貓狗的愛心人士,從最初餵養幾隻浪浪

用回收換一杯咖啡:你家附近的便利商店小確幸
台灣的便利商店真的無所不能,除了代收帳單、取貨、解決三餐,你

優酪乳真的能預防大腸癌嗎?研究結果怎麼說?
我們常說「腸道好,人不老」。而在眾多被視為健康飲食的一部分中

水晶為什麼能療癒人心?從心理學看礦石平靜的力量
在現代快節奏的生活中,越來越多人開始在辦公桌角或床頭擺放一顆

富含蛋白質的食物有哪些?一張表帶你輕鬆搭配每日菜單
無論是想要維持體態、增加肌肉質量,或是確保身體機能運作正常,